Therapie Typ-2-Diabetes
Personen mit Typ-2-Diabetes produzieren, im Gegensatz zu Menschen mit Typ-1-Diabetes, über viele Jahre ihrer Erkrankung noch Insulin. Das Problem ist allerdings, dass das Insulin nicht richtig an den Zellwänden wirken kann, so dass der Zucker nicht in die Zellen hineingelassen wird; diese fehlende Wirkung nennt man Insulinresistenz. Die Insulinproduktion lässt aber im Laufe der Erkrankung immer mehr nach, während die Insulinresistenz meist bestehen bleibt.
Ernährungsumstellung und Bewegung
Die Basis-Therapie des Typ-2-Diabetes besteht nach Leitlinien in Ernährungsumstellung und Bewegung. Außerdem gehören dazu die Schulung der betroffenen Person, Nichtrauchen und Stressbewältigungsstrategien.
Medikamente zur Diabetesbehandlung
Durch die ergänzende Therapie mit Medikamenten – dazu gehören orale Antidiabetika (Tabletten) und spezielle Medikamente zum Spritzen – werden zumindest zu Beginn des Diabetes die noch vorhandene körpereigene Insulinproduktion und das vorhandene Insulin genutzt. Erst im weiteren Verlauf kann eine Insulintherapie nötig werden. Welche Therapie im Einzelfall die passende ist, muss individuell entschieden werden. Empfehlungen hierzu finden sich in den Leitlinien der Deutschen Diabetes Gesellschaft.
Medikamente zur Diabetesbehandlung
Zur Behandlung des Diabetes sind verschiedene Medikamente mit unterschiedlichen Wirkprinzipien auf dem Markt:
Alpha-Glukosidase-Hemmer
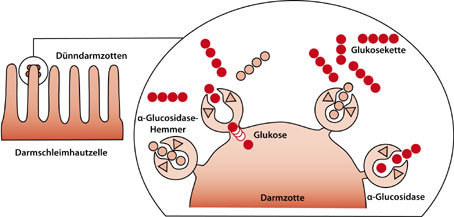
Das Enzym Alpha-Glukosidase spaltet im Darm Glukoseketten wie Stärke und andere Kohlenhydrate in einzelne Glukosemoleküle. Wird dieses Enzym durch Alpha-Glukosidase-Hemmer gehemmt und so in seiner Arbeit behindert, bremsen die Medikamente die Aufspaltung der Kohlenhydratketten im Darm – so dass es länger dauert, bis aus den langen Kohlenhydratketten einzelne Glukosemoleküle entstehen. Nur die kleinen Glukosemoleküle können aus dem Darm in das Blut übertreten und so als Energielieferanten zur Verfügung stehen. Ihre Blutzucker-senkende Wirkung ist relativ schwach.
Diese Medikamente sind als Tabletten verfügbar. Als Nebenwirkungen können, vor allem bei Behandlungsbeginn, Blähungen, Völlegefühl und Bauchkrämpfe auftreten.
Biguanide (Metformin)
In der Gruppe der Biguanide ist nur der Wirkstoff Metformin verfügbar. Dieser Wirkstoff hat bei Diabetes mehrere Effekte:
Metformin
- bremst die Glukoseaufnahme aus dem Darm,
- reduziert die Zuckerproduktion in der Leber und
- senkt die Insulinresistenz.
Metformin an sich kann nicht zu Unterzuckerungen führen und fördert nicht die Gewichtszunahme. Eine mögliche Nebenwirkung ist die Bildung einer Laktazidose, einer Übersäuerung des Bluts. Deshalb sind die Gegenanzeigen auf jeden Fall zu beachten. Das Medikament wird schon lange in der Therapie des Typ-2-Diabetes eingesetzt und in den Leitlinien als „Antidiabetikum der ersten Wahl“ empfohlen, aufbauend auf die Basistherapie u.a. mit Ernährungsumstellung und Bewegung. Metformin ist als Tabletten verfügbar.
Neben den Blutzucker-senkenden Wirkungen gibt es durch Studien Nachweise, dass Metformin positive Effekte zum einen auf den Fettstoffwechsel ausübt, zum anderen auf das Herz-Kreislauf-System. Bisher keine Beweise, aber Hinweise gibt es für eine schützende Wirkung vor verschiedenen Krebsarten.
Glitazone
Glitazone reduzieren die Insulinresistenz und die Glukoseproduktion in der Leber. Allerdings darf der Wirkstoff Rosiglitazon in Deutschland seit dem 1. November 2010 nicht mehr verordnet werden. Der Wirkstoff Pioglitazon ist für Patienten, die in einer gesetzlichen Krankenkasse versichert sind, nur noch in vom Arzt begründeten Ausnahmefällen verordnungsfähig.
Pioglitazon allein oder in Kombination mit anderen Antidiabetika wie Metformin oder DPP-4-Hemmern kann nicht zu Unterzuckerungen führen. Außerdem kann Pioglitazon auch eingesetzt werden, wenn eine fortgeschrittene Niereninsuffizienz besteht, allerdings nicht bei Patienten, die dialysepflichtig sind.
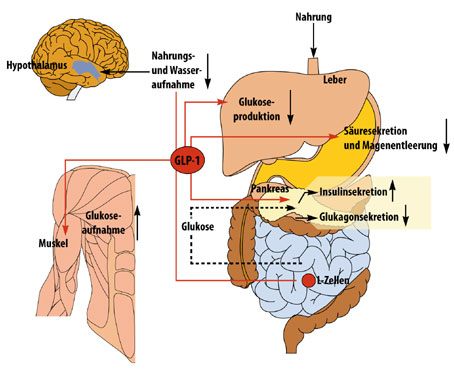
GLP-1-Rezeptor-Agonisten
Die GLP-1-Rezeptor-Agonisten, die das Darmhormon Glucagon-like Peptide-1 (GLP-1) imitieren – weshalb sie auch Inkretinmimetika genannt werden – , haben verschiedene Wirkungen:
- Sie steigern die Insulinsekretion, wenn der Blutzucker steigt oder bereits zu hoch ist, aber nicht, wenn er normal oder zu tief ist.
- Sie senken die Ausschüttung des blutzuckererhöhenden Hormons Glukagon, aber nur, wenn der Blutzucker nicht zu tief ist.
- Sie verlangsamen die Magenentleerung, so dass auch Kohlenhydrate langsamer verdaut werden und der Zucker langsamer aus dem Darm in das Blut übertritt.
Zu Beginn der Therapie mit einem GLP-1-Rezeptor-Agonisten kann Übelkeit auftreten. Beobachtet wurde, dass GLP-1-Rezeptor-Agonisten positive Wirkungen auf das Körpergewicht haben, ebenso auf Blutdruck, Blutfette und Entzündungswerte. Weil GLP-1-Rezeptor-Agonisten Eiweiße sind, die von der Magensäure zerstört würden, müssen sie – wie Insulin – gespritzt werden.
Die verfügbaren GLP-1-Rezeptor-Agonisten unterscheiden sich in der Häufigkeit, in der sie zu spritzen sind: ein- oder zweimal täglich oder einmal pro Woche. Für zwei der Wirkstoffe – Liraglutid und Semaglutid – haben große, internationale Studien ergeben, dass sie bei Patienten mit hohem Risiko für Herz-Kreislauf-Erkrankungen positive Effekte haben und Erkrankungen wie Herzinfarkt und Schlaganfall reduzieren können.
Der Wirkstoff Liraglutid ist außerdem zugelassen, um eine Reduktion des Körpergewichts zu unterstützen.
DPP-4-Hemmer
DPP-4-Hemmer, auch Gliptine genannt, hemmen das Enzym Dipeptidyl-Peptidase-4 (DPP-4), das das im Darm gebildete Hormon Glucagon-like Peptide-1 (GLP-1) abbaut:
- GLP-1 steigert die Insulinsekretion, wenn der Blutzucker steigt oder bereits zu hoch ist, aber nicht, wenn er normal oder zu tief ist.
- GLP-1 senkt die Ausschüttung des blutzuckererhöhenden Hormons Glukagon, aber nur, wenn der Blutzucker nicht zu tief ist.
- GLP-1 verlangsamt die Magenentleerung, so dass Kohlenhydrate langsamer verdaut werden und der Zucker langsamer aus dem Darm in das Blut übertritt.
Wird durch die DPP-4-Hemmer der Abbau des GLP-1 gehemmt, bleibt GLP-1 länger im Körper verfügbar und kann seine oben genannten Wirkungen entfalten. Diese Medikamente sind als Tabletten verfügbar.

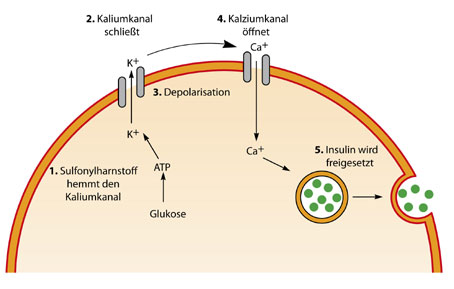
Sulfonylharnstoffe und Glinide
Sulfonylharnstoffe werden bereits seit sehr langer Zeit für die Diabetesbehandlung eingesetzt und steigern die körpereigene Insulinsekretion aus den insulinproduzierenden Betazellen des Pankreas (Bauchspeicheldrüse) – unabhängig davon, ob der Blutzucker normal, zu hoch oder zu tief ist. Dadurch können sie zu Unterzuckerungen führen.
Regelmäßige Kohlenhydrataufnahme wichtig
Eine regelmäßige Aufnahme von Kohlenhydraten ist deshalb bei den Sulfonylharnstoffen, die eine längere Wirkdauer besitzen, notwendig. Die Glinide wirken dagegen nur kurz für eine Mahlzeit und können deshalb direkt zur geplanten Mahlzeit eingenommen werden. Diese „insulinotropen“ Medikamente können neben den Unterzuckerungen zu einer Gewichtszunahme führen. Die Medikamente sind als Tabletten verfügbar und können in Kombination mit anderen Medikamenten zur Diabetesbehandlung eingenommen werden. Glinide sind allerdings nur noch in medizinisch begründeten Ausnahmefällen zu Lasten der gesetzlichen Krankenversicherung verordnungsfähig.
SGLT-2-Hemmer
SGLT-2-Hemmer sind die neueste Gruppe von Wirkstoffen, um den Blutzucker zu senken. Alle Wirkstoffe dieser Gruppe enden auf -gliflozin, weshalb sie auch Gliflozine genannt werden.
Um das Prinzip der Natrium-Glukose-Transporter (aus dem Englischen: Sodium Glucose Transporter = SGLT) zu verstehen, muss man sich den Weg der Glukose im Körper vor Augen führen.
Weg der Glukose im Körper
Nachdem die Glukose über den Darm ins Blut gelangt ist, wird sie in die Zellen transportiert und als Energielieferant verstoffwechselt. Im Blut bleibt aber immer eine gewisse Menge an Glukose vorhanden, damit der Nachschub gewährleistet ist. Diese Glukose wird auf ihrem Weg durch die Blutbahn auch durch die Gefäße der Nieren geleitet. Hier gelangt die Glukose mit vielen anderen Stoffen in den Primärharn. Aber der Körper scheidet nicht alle Stoffe aus dem Primärharn mit dem Urin aus, sondern holt sich die Stoffe, die er weiterhin benötigt, zurück – so auch die Glukose, bis etwa zur Blutzuckerhöhe von 180 mg/dl bzw. 10,0 mmol/l.
Glukose wird ausgeschieden
Die SGLT-2-Hemmer können nun dieses Zurückholen, die Rückresorption, der Glukose aus dem Harn ins Blut verhindern, so dass sie in den Endharn gelangt: Es wird mehr Glukose über den Urin ausgeschieden und bleibt nicht im Blut. Ein Risiko bei diesem Wirkprinzip ist, dass durch den sehr nährstoffreichen Urin vermehrt Harnwegs- und Genitalinfektionen entstehen können, weil sich Bakterien in diesem Milieu gut vermehren können. Die Erfahrung hat aber gezeigt, dass durch gute Hygiene dieses Risiko reduzierbar ist.
Herz und Kreislauf profitieren
Für den Wirkstoff Empagliflozin aus der Gruppe der SGLT-2-Hemmer wurde bei Diabetikern mit hohem Risiko für Herz-Kreislauf-Erkrankungen in einer großen, internationalen Studie nachgewiesen, dass er die Sterblichkeit durch Herz-Kreislauf-Erkrankungen reduziert. Außerdem schützt er die Nieren besser vor einem Funktionsverlust als ein Scheinmedikament (Placebo).
Insulintherapie bei Typ-2-Diabetes

Lässt die Insulinproduktion im Lauf der Erkrankung nach und reichen dann auch andere Antidiabetika nicht mehr aus, um den Blutzucker zu normalisieren, benötigen Personen mit Typ-2-Diabetes eine Insulintherapie.
ICT und CT
Für sie existiert neben der intensivierten Insulintherapie, die Therapiestandard für Menschen mit Typ-1-Diabetes ist, noch die konventionelle Insulintherapie (CT). Hierbei wird zwei- oder dreimal täglich eine feste Mischung eines langwirkenden und eines kurzwirkenden Insulins (eines Mischinsulins) gespritzt, ohne oder mit Anpassung der Insulindosis. Durch diese relativ unflexible Therapie ist das Einhalten eines Ernährungsplans erforderlich. Abwandlungen der CT und der ICT existieren und werden ebenfalls in der Behandlung eingesetzt. Dazu gehören zum Beispiel die BOT (basalunterstützte Therapie) und die SIT (supplementäre Insulintherapie).
Nationales Informationsportal
Das nationale Diabetesinformationsportal www.diabinfo.de bietet umfassende Fakten zu allen Belangen rund um Diabetes mellitus - unabhängig, allgemeinverständlich und wissenschaftlich fundiert. Herausgeber sind das DZD sowie Helmholtz Munich und das Deutsche Diabetes-Zentrum.
Weitere Informationen
Übersicht Diabetesmedikamente
Download

